Fisioterapia
Introducción
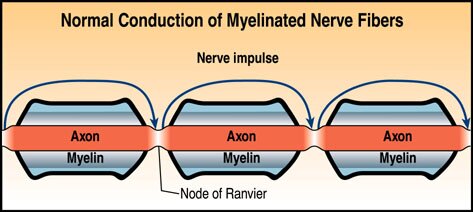
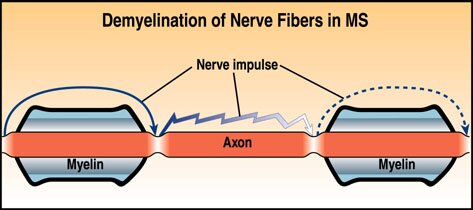
La Esclerosis Múltiple (E.M.) es una alteración primaria de las vainas de mielina en la que están afectados los axones nerviosos en forma secundaria, la mielina tiene dos funciones; una es controlar el traspase de iones del cual depende la transmisión del impulso nervioso, segundo tiene una acción aislante, las vainas de mielina son responsables de la propagación y conducción normales de los impulsos nerviosos. La Esclerosis Múltiple se caracteriza por la aparición de áreas en parche de desmielinización (placas) que se producen de forma difusa por todo el sistema nervioso central, por eso se la denomina múltiple o diseminada. Esta desmielinización activa por lo general es seguida por gliosis (cicatrización), de aquí "esclerosis".
Presenta una mayor incidencia en el sexo femenino, esto es así para franjas jóvenes de edad, cuando la edad de comienzo está por encima de los 40 años tiene una mayor incidencia en los hombres, según la edad, está enfermedad se instaura más en adultos-jóvenes, con una edad de comienzo entre los 20 y los 40 años en el 70% de los pacientes, el 20 % desarrolla la enfermedad después de los 40 años, solo en el 10% de los casos se establece la enfermedad a partir de los 50 años.
En cuanto a la prevalencia respecto a la distribución geográfica, un rasgo importante en la Esclerosis Múltiple es que se da más en climas templados en oposición a los tropicales y subtropicales.
En cuanto a la predisposición genética aunque la Esclerosis Múltiple es usualmente esporádica, la enfermedad se produce alrededor de 20 veces más frecuentemente en familiares en primer grado de pacientes con esta patología que en la población general expuesta al riesgo. No hay un patrón Mendeliano en la predisposición genética.
La etiología de la enfermedad es aún una hipótesis, hay dos factores importantes y son; Un factor Ambiental en conjunto con agente vírico y un factor de predisposición genética explicado en términos de susceptibilidad genética en la Esclerosis múltiple, esta última está ligada con el sistema de antígenos de leucocitos humanos (HLA).
Rasgos clínicos
El síntoma inicial puede aparecer abruptamente o insidiosamente, y puede ser en general referido a una lesión única en la sustancia blanca del sistema nervioso. Los síntomas iniciales comunes son, incapacidad motora en uno o más miembros, alteración de la visión en un ojo, visión doble o parestesias. Trascurridas algunas semanas, el síntoma inicial desaparece o mejora para volver en el futuro en una o más ocasiones, o incluso ser suplantado por evidencias de una lesión en otra localización.
A continuación se detallan los síntomas más comúnmente observados en el curso de la esclerosis Múltiple y las estructuras afectadas:
| SÍNTOMAS | ESTRUCTURA NEUROLÓGICA AFECTADA |
| Visión borrosa. | Nervio/s Óptico/s. |
| Visión doble. | Pares craneales III o VI. |
| Debilidad en la/s pierna/s. | Tracto/ Piramidal/es. |
| Parestesias: Ataxias. | Cordón/es Posterior/es. |
| Incoordinación: Ataxia, temblor intencional, habla arrastrada. | Cerebelo. |
| Incontinencia de orina. | Médula Espinal. |
| Cambios Emocionales; Euforia , Depresión. | Hipotálamo. |
Objetivos de la Fisioterapia en el tratamiento de la Esclerosis Múltiple
1- Reeducar y mantener todo el control voluntario disponible.
2- Reeducar y mantener los mecanismos posturales normales.
3- Mantener la amplitud completa del movimiento de todas las articulaciones y tejidos blandos, y enseñar al paciente y/o a sus familiares, procedimientos de estiramiento adecuados para prevenir contracturas.
4- Incorporar técnicas de tratamiento en la forma de vida relacionándolas con actividades diarias adecuadas, suministrando de este modo una forma para mantener toda mejoría que se obtenga.
5- Ofrecer consejo acerca de la utilización sensata de la energía.
6- Evitar el uso de movimientos anormales, que es en sí mismo ineficiente y cansador y que puede inhibir la función.
7- Inhibir cualquier tono anormal
8- Estimular toda experiencia sensitiva y perceptual y mantener la experiencia del movimiento normal a lo largo del curso de la enfermedad, no solamente para explotar el potencial sino para capacitar al paciente para que se sienta mas seguro y se mueva mas libremente al ser requerida la asistencia de familiares o ayudantes en los estadios posteriores de la enfermedad.
Medidas preventivas generales:
No hay dos pacientes iguales en sus circunstancias o en sus síntomas, así que dos tratamientos no pueden ser iguales. Sin embargo sea cual fuere el abordaje adoptado, hay ciertos problemas comunes a la mayoría de los pacientes con incapacidad que es posible anticipar y prevenir.
2.a- Pies en flexión plantar:
Puede prevenirse en acortamiento del tendón de Aquiles evitando el uso de un patrón total de extensión para soportar el peso; prestando atención a la postura de los pies cuando está sentado; y poniéndose diariamente de pie si la marcha ya no es funcional.
2.b- Patrón predominante de extensión y aducción de las extremidades inferiores:
Un patrón de extensión total puede ser inhibido entrenando correctamente el soporte del peso a través de una rodilla móvil; prestando especial atención a la adecuada flexión de la cadera al sentarse. Y con el uso de la postura de sentado como sastre para estirar los aductores.
2.c- Contractura en flexión de la rodilla:
Se puede prevenir si los tendones de hueco poplíteo son estirados, tocando los dedos de los pies, mientras el paciente sentado mantiene ambas rodillas extendidas.
2.d- Contracturas en flexión de la cadera:
El acortamiento de los flexores de la cadera pueda prevenirse asegurando una buena extensión de cadera durante la marcha, o mediante la permanencia en bipedestación. Debe estimularse la adopción diaria de la posición en decúbito prono.
2.e- Columna torácica flexionada:
Puede evitarse una mala postura del tronco por extensión dorsal activa en posición de sedestación y en decúbito prono; estiramiento en posición en decúbito supino sobre una almohada o sentado con apoyo posterior de manos.
2.f- Flexión y rotación interna de los hombros:
La limitación al nivel de los hombros puede contrarrestarse entrenando las reacciones de equilibrio y elevando totalmente el hombro de forma autoasistida.
2.g- Posiciones fijas en la cabeza:
Debe evitarse el uso de posiciones fijas de la cabeza entrenando reacciones de equilibrio y posturales adecuadas y previniendo la utilización de patrones anormales de movimiento.
Consejo Temprano:
Inicialmente, el paciente puede quejarse de equilibrio deficiente en las escaleras, dificultad con los movimientos finos con los dedos o pesadez en una pierna, y pueden estar presentes síntomas oculares o cierta alteración sensitiva.
a. Si el paciente es remitido al fisioterapeuta en este estadio, por mínimo que parezca ser el déficit, una evaluación completa del movimiento en todas las posiciones posibilitarán que se den los consejos adecuados acerca de cualquier falta potencial de asimetría en la postura, movimiento o equilibrio que se observe.
b. Si fuera apropiado, pueden enfatizarse ciertas actividades en la vida diaria, las que estimularán respuestas posturales y de equilibrio, por ejemplo, subir y bajar escaleras con un pie después que otro, y ponerse de pie a partir de la posición de sedestación sin usar las manos para equilibrarse; levantar una pierna cruzando la otra al ponerse los zapatos y medias; acentuar la extensión de tronco durante el vestido o al alcanzar objetos. Si pueden introducirse actividades adecuadas como parte de la rutina diaria, se evita dedicar tiempo a un programa especial de ejercicios que las personas tienen dificultad de seguir. Si se requiere un énfasis mas especifico, puede practicarse en la casa trabajo adicional usando una tabla de equilibrio o una pelota grande de terapia.
c. El beneficio de descansar en posición de decúbito lateral en vez de en decúbito supino, puede explicarse, y también que el paciente debe aprender a acostarse en posición de decúbito prono sobre una almohada, cuña de espuma o cojín adecuado, quizás mientras lee o mira la televisión, o inclusive mientras duerme.
d. Debe continuar la ocupación y pasatiempos usuales: durante la evaluación pueden discutirse el trabajo y las actividades recreativas con vista a conservar la energía. Para el que padece de E.M., el peligro de hacer demasiado parece menor que el peligro de hacer muy poco, pero la realización de pequeños ajustes en la realización de la rutina diaria puede evitar la fatiga indebida y conservar la energía para propósitos más agradables.
e. Debe aconsejarse al paciente que se mantenga en buen estado y saludable, y estimularlo a realizar alguna forma de ejercicio activo. La participación en un deporte como; tenis, badminton, natación o equitación suministra recreación valiosa y también mantiene al paciente activo. Debe de corregirse cualquier patrón anormal de movimiento observado durante estas actividades, ya que de continuar se reforzará lo anormal a expensas de lo normal.
f. Después de la reeducación e instrucción inicial e intensiva durante el estudio temprano, los pacientes encuentran útil la asistencia a sesiones de seguimiento cada tres o seis meses para evaluar el programa y discutir cualquier otro problema.
Signos ligeramente mas acentuados, pero el paciente camina sin ayuda:
Si se incrementan los signos y síntomas es necesaria una reevaluación y realizar ajustes a su manejo. Conviene hacer participar a los familiares y, si fuera necesario, visitar tanto la casa como el trabajo para hacer sugerencias adicionales acerca del uso sensato de la energía y de la forma de superar problemas particulares. Se continuará con los mismos principios de manejo físico, pero puede ser necesaria especial atención a lo siguiente:
a- Puede darse consejo nutricional dado el lazo existente entre nutrición y esclerosis múltiple. Además, puede solicitarse consejo con respecto al control del peso, ya que un incremento de solamente 1 Kg. puede afectar la movilidad de una persona inclusive con un mínimo incremento de tono en las piernas. Paradójicamente, cuando la ataxia es una característica está incrementada la salida de energía y esto, en combinación con el cansancio y las dificultades para la alimentación, puede dar como resultado una disminución gradual del peso.
b- Cuando los signos se hacen más acentuados, se incrementa la preocupación concerniente al futuro, y pueden originarse problemas sociales y psicológicos. Si puede aliviarse algo de la tensión psicológica, la energía puede ser canalizada mas constructivamente hacia el goce de la vida a pesar del impedimento.
c- Si la función de la vejiga o del intestino está afectada, el paciente debe entender que el manejo correcto de ella puede ejercer influencia sobre la intensidad del tono en todo el cuerpo. La evaluación urodinámica puede demostrar que la vejiga es hipertónica o hipotónica y el aumento de irritabilidad, o de retención, o cualquier infección incrementaría el tono el que, a su vez, puede afectar la movilidad. La lesión intestinal puede ser manejada como en las lesiones medulares para evitar la constipación, ya que esta provoca el aumento del tono general y puede afectar también a la función vesical.
d- Se requerirá especial atención para superar formas indeseables de moverse o de realizar actividades funcionales y enseñar las actividades de estiramiento específicas para prevenir cualquier acortamiento adaptativo.
e- Sea cual fuere el tono anormal presente, habrá usualmente reducción en la rotación del tronco como un intento de mantener la estabilidad; en consecuencia, deben incorporarse actividades para estimular la facilitación de ésta a las sesiones de tratamiento y a las actividades en el trabajo o en la casa. Por ejemplo, darse la vuelta hacia el costado siempre antes de sentarse en el borde de la cama, para levantarse facilitará la rotación y las reacciones de enderezamiento de la cabeza y el tronco. Una autoactividad adecuada puede ser inhibir el empuje extensor sentado de costado, girando ambas rodillas juntas desde un lado al otro, y si los brazos están asidos sobre la cabeza, estos intensificarán la muy necesaria extensión dorsal. Cuando se presenta ataxia, la actividad puede ser adaptada durante el tratamiento de modo que pueda aplicarse aproximación a través de los brazos en un patrón de elevación.
f- Uso de ayudas para caminar: habrá que tener mucho cuidado cuando se hace necesaria una ayuda para caminar. Será necesario estimular actividades adecuadas que contrarrestarán los inevitables efectos perjudiciales. Estos efectos pueden no ser aparentes inmediatamente. Cuando fuera posible, las ayudas serán suministradas durante un nuevo curso, de modo que pueda llevarse a cabo la adecuada instrucción y evaluación y hacerse los arreglos para un seguimiento adicional. Serían puntos típicos a observar:
· Alteración de la postura debido a la inclinación sobre el bastón o muletas.
· Reducción pronunciada de las reacciones de equilibrio de la cabeza y tronco a través del uso de las manos para equilibrarse, dando como resultado el aumento de la dificultad de otras actividades funcionales en posición de decúbito y de sentado.
· Posible alteración en la distribución del tono en todo el cuerpo, requiriendo cuidado extra para mantener disponible todos los movimientos aislados.
Estructuración del tratamiento en función de la evolución de la enfermedad.
En esta enfermedad se distinguen cuatro fases de invalidez motriz:
Fase 1: Independencia total, la actividad profesional está permitida.
Fase 2: Fase de semiindependencia; Signos neurológicos: Parálisis, trastornos del tono, incoordinación pérdida del equilibrio.
Fase 3: Déficits motores, cerebelosos, vestibulares importantes. Marcha imposible e independencia en el sillón.
Fase 4: El paciente yace en cama, con trastornos neurológicos además de los motores(oculares, fonación, deglución, esfínteres), tróficos (escaras, descalcificación, retracciones), ortopédicos, circulatorios(edema, riesgo de flebitis y psíquicos; el desenlace fatal sobreviene casi siempre por complicaciones infecciosas, renales o pulmonares.
El tratamiento fisioterápico consistirá en:
Entre los accesos evolutivos:
· Mantener las amplitudes articulares, lucha contra las retracciones y la espasticidad.
· Evitar la atrofia muscular y desarrollar las suplencias musculares.
· Mantener la troficidad de los tejidos.
· Hacer caminar el mayor tiempo posible.
· Facilitar después la autonomía y la vida confortable en la silla de ruedas.
· Cuidar el mantenimiento de las grandes funciones vitales, especialmente en el paciente encamado.
En acceso evolutivo:
El paciente debe estar en reposo y la fisioterapia se limitará a movilizaciones pasivas durante dos a tres semanas:
· La fisioterapia será muy individualizada en función de la lesión de cada paciente, deberá tener en cuenta la extrema fatigabilidad de estos pacientes, en quienes, debido a las lesiones en las bandas de mielina, la conducción nerviosa no se realiza normalmente. Sin embargo el ejercicio bien dosificado, entrecortado por periodos de reposo frecuentes, no producirá fatiga nociva ni tendrá ninguna influencia nefasta sobre la enfermedad.
· Con bastante frecuencia, al paciente afectado de esclerosis en placas le costará soportar el calor, que exacerba los síntomas y aumenta la fatiga. Será conveniente efectuar el tratamiento al principio o al fin del día y en locales frescos y bien aireados.
Consideraciones finales
La E.M. es una enfermedad que presenta muchas complicaciones para la persona, repercusiones tanto físicas, como psicológicas y sociales, siendo estas dos últimas las que en determinadas ocasiones mas pueden alterar el equilibrio psico-emocional del paciente. Por consiguiente nuestra labor, como fisioterapeutas, será tratar al paciente intentando que realice, de la mejor forma posible, sus actividades de la vida diaria, actividades profesionales que puedan adaptarse a su situación y sus actividades de ocio.
No debemos de olvidar, que son pacientes que necesitan mucho apoyo, comprensión, ánimo y ayuda, para superar los síntomas que le ocasiona esta enfermedad, de proporcionarles estas ayudas se encargarán, especialmente, sus familiares, amigos y compañeros de trabajo, y por supuesto nosotros y el equipo psicológico.
Realmente en la E.M. no existe, actualmente, ninguna actuación médica ni rehabilitadora contra la misma, hay que hacerle entender al paciente que tiene que vivir con ciertas limitaciones, pero que debe adaptarse física y psicológicamente a ellas. Los tratamientos por los que tiene que pasar, fisioterápicos, médicos, psicológicos, de terapia ocupacional, no van a devolver a la persona a su situación anterior, pero si intentarán aliviar los síntomas, retrasar o evitar que avance la enfermedad , y tratar que su calidad de vida sea lo mas aceptable posible. A su vez, también habrá que adaptar a la familia a esta nueva situación y hacerles comprender el gran papel que van a desempeñar en el tratamiento de la persona.

